Išskirtinė paslauga, leidžianti, dalyvaujant oro uosto darbuotojui, negaištant laiko ir patogiai atlikti visus formalumus oro uoste, tokius kaip: registracija, speciali kontrolė, pasų kontrolė, įlipimas į lėktuvą.
Atvykus Jus pasitiks prie įlaipinimo tilto, per pasų kontrolę nuveš į VIP kambarį, kur bus pristatytas Jūsų bagažas. Muitinės pareigūnas atvyks pas jus sutvarkyti dokumentus. Apie transportą bus pranešta.
Jei VIP paslauga užsakoma greičiau nei per 24 valandas, paslaugos kaina padidėja 25%.
Jei Barselonos oro uoste nuo 23.00 iki 7.00 val., taip pat švenčių dienomis, suteiksite greitą prieigą prie visų greitųjų oro uosto formalumų, paslaugos kaina padidės 25%. Sekmadienis + 10%. Atsiskaitymas grynais arba kortele.
Išvykstant Taip pat galite naudotis šia paslauga. Susitikimo vietą turime susitarti iš anksto.
Į paslaugą įeina:
susitikimas oro uoste,
greitas registracijos praėjimas, speciali kontrolė ir pasų kontrolė,
„Fast Track“ yra idealus sprendimas savo laiką vertinantiems keleiviams. Ši paslauga apima visus formalumus (registraciją skrydžiui, muitinės ir pasų kontrolę) atlikti pagreitintu režimu ir be eilių, lydint oro uosto atstovui. Ši paslauga yra labai populiari tarp dažnai keliaujančių ir šeimų su mažais vaikais. Šiuo metu paspartintos paslaugos teikiamos ne visuose oro uostuose. Ten, kur ši paslauga neteikiama, galite naudotis VIP kambarių patogumais, o tai dažnai reiškia, kad patalpoje atliekamos visos reikalingos procedūros ir praleidžiama eilė.
Greito aptarnavimo oro uostuose kaina
- Pulkovo nuo 7500 rub.
- Žukovskis nuo 6500 rublių.
- Turkija
- Antalija nuo 130 eurų,
- Stambulas nuo 165 eurų,
- Paryžius nuo 120 eurų,
- Milanas nuo 170 eurų,
- Roma nuo 170 eurų,
- Bankokas nuo 135 eurų,
- Šanchajus nuo 210 eurų,
– tai tik keli miestai, kuriuose teikiame greitą paslaugą. Galite užsisakyti VIP kambarį, į kurį įeina formalumų tvarkymas kambaryje be eilės.
Kas į „Fast track“ paslaugą įtraukta išvykstant
Susiruošęs išvykti į oro uostą, keleivis susisiekia su asistentu ir susitaria su juo dėl susitikimo, kuris vyksta prie registracijos kasų, laiko. Atvykęs į oro uostą darbuotojas pasitinka keleivį ir palydi jį atlikti visus būtinus formalumus (priklausomai nuo to, ar keleivis atvyksta tarptautiniu ar vidaus skrydžiu). Taigi keleivis visas procedūras atlieka bendroje patalpoje, tačiau be eilių ir pagreitintu režimu. Praėjęs visas saugumo patikras, padėjėjas palieka keleivį neapmuitinamose zonoje arba, svečio pageidavimu, nuveža iki įlaipinimo vartų.
Ką apima greito stebėjimo paslauga atvykus?
Atvykstančio keleivio ir oro uosto darbuotojo susitikimas vyksta arba prie išėjimo iš lėktuvo, arba prieš pasų kontrolę. Tada jie kartu pereina pasų kontrolę, vengdami eilės ir dėl to pagreitintu režimu. Asistentas taip pat padeda paimti keleivio bagažą ir palydi svečią iki išėjimo iš oro uosto.
Greitoji paslauga vaikams
Vaikai nuo 2 iki 12 metų paprastai aptarnaujami su 50% nuolaida, o vaikai iki 2 metų – nemokamai.
Grupinių ir šeimų bilietų kainos populiarios daugelyje tarptautinių oro uostų. 2 vaikai iki 12 metų gali būti skaičiuojami kaip 1 suaugusysis.
„Fast track“ paslaugos užsakymo iš „Travelmart“ pranašumai
Nepaisant visų šiuolaikinės medicinos laimėjimų, pooperacinių komplikacijų procentas išlieka gana aukštas. Remiantis daugybe tyrimų, galima daryti išvadą, kad daugelis pacientų gydymo metodų perioperaciniu laikotarpiu yra neveiksmingi, pavyzdžiui, badavimas prieš operaciją, ilgalaikis priešoperacinis žarnyno paruošimas, įprastas nazogastrinių zondų naudojimas ir pooperacinių žaizdų drenavimas, ilgesnis lovos režimas.
XX amžiaus 90-ųjų pabaigoje ieškodamas pooperacinių komplikacijų mažinimo ir pacientų pooperacinio periodo reabilitacijos paspartinimo problemos sprendimo, danų anesteziologas-reanimatologas profesorius N. Kehlet pasiūlė multimodalinę programą. kurių pagrindinis tikslas buvo sumažinti organizmo stresinę reakciją į operaciją.pacientai po planinės operacijos.
Ši programa vadinama „Fast-Track Surgery“ (pagreitinta chirurgija). „Fast - track“ sąvoka apima visas perioperacinės terapijos fazes: priešoperacinę, intraoperacinę ir pooperacinę. Didėjantis susidomėjimas šia programa atsispindi abdominalinės chirurgijos, onkologijos, ginekologijos, urologijos ir kitose chirurgijos disciplinose.
- Informacija apie pacientą prieš operaciją.
- Vengti mechaninio žarnyno paruošimo prieš operaciją.
- Priešoperacinio paciento badavimo ir specialių angliavandenių mišinių vartojimo atsisakymas likus 2 valandoms iki operacijos.
- Premedikacijos atsisakymas.
- Tromboembolinių komplikacijų prevencija.
- Antibiotikų profilaktika.
- Minimali prieiga prie operacijos ir minimaliai invazinė chirurgija.
- Pakankamas infuzijos tūris operacijos metu.
- Regioninė anestezija ir trumpo veikimo analgetikai.
- Vengti įprastinio pilvo drenažo.
- Intraoperacinė normotermija.
- Veiksmingas skausmo malšinimas pooperaciniu laikotarpiu.
- Pykinimo ir vėmimo prevencija. Ankstyva enterinė mityba.
- Ankstyva mobilizacija. (Vėjas J., 2006).
„Fast – track“ programa neturi aiškių ribų ir griežtai apibrėžtų taškų, tai dinamiškai besivystanti koncepcija. Jį kuriant svarbus vaidmuo tenka naujų metodų, požiūrių į gydymą, naujų farmakologinių medžiagų panaudojimui, medicinos ir diagnostikos įrangos arsenalo atnaujinimui.
Šiais laikais aktyviai kuriami nauji komponentai, tokie kaip kraują taupančios technologijos, tikslinė infuzinė terapija, kognityvinių sutrikimų prevencija perioperaciniu laikotarpiu, kuriuos reikia papildomai tirti.
Priešoperacinis laikotarpis
Informacija apie pacientą
Priešoperacinėje stadijoje su pacientu kalbasi chirurgas ir anesteziologas-reanimatologas. Gydytojų užduotis – paaiškinti pacientui jo gydymo planą. Svarbu sutelkti dėmesį į paties paciento vaidmenį: paaiškinti ankstyvos aktyvacijos svarbą po operacijos, ankstyvos enterinės mitybos, kvėpavimo pratimų svarbą.
Įrodyta, kad išsami informacija apie chirurginę intervenciją ir anestezijos valdymą, aprašymas, kas su jais atsitiks perioperaciniu laikotarpiu, padeda sumažinti baimę ir nerimą, sutrumpinti buvimo ligoninėje trukmę.
Pagal programą „Fast – track“ svarbų vaidmenį gydant pacientus atlieka gydytojas anesteziologas – reanimatologas. Pagrindinis uždavinys yra priešoperacinis paciento būklės įvertinimas, paciento paruošimas operacijai, kurį sudaro esamų sutrikimų, susijusių su pagrindine ir gretutine patologija, koregavimas.
Vengti mechaninio žarnyno paruošimo
Daugelį metų mechaninis pasiruošimas prieš operaciją buvo laikomas įprastine procedūra. Tai buvo pagrindžiama hipoteze, kad žarnyno valymas sumažins žarnyno bakterinį užterštumą, o tai savo ruožtu sumažins pooperacinių komplikacijų (pūlinių, peritonitų, žarnyno anastomozės nutekėjimo, žaizdos infekcijų) skaičių atliekant operacijas kartu su jo atidarymu. liumenas.
Priešingai tradiciniams įsitikinimams, tokio tipo preparatai sukelia dehidrataciją, užsitęsusią pooperacinę virškinimo trakto parezę. Pasiruošimas klizmoms neturi pranašumų, o ypač dėl žaizdų infekcijų ir kitų komplikacijų anastomozių nenuoseklumo, dėl to, kad reikia atlikti tolesnę operaciją.
2012 m. metaanalizėje, kurioje dalyvavo 13 atsitiktinių imčių tyrimų (5373 pacientai), mechaninis žarnyno paruošimas nesumažino pooperacinių komplikacijų, įskaitant anastomozinį nutekėjimą, bendrą žaizdos infekciją, ekstrapilvo septines komplikacijas, pakartotines operacijas ir mirtį, dažnio.
Taip pat įrodyta, kad mechaninis preparatas nesumažina komplikacijų dažnumo po cistektomijos, naudojant plonosios žarnos segmentus šlapimo nukreipimui. Iki šiol daugelis Europos chirurgų asociacijų neįtraukė mechaninio žarnyno paruošimo į planinės pilvo chirurgijos gaires.
Priešoperacinio paciento badavimo atsisakymas
Ilgą laiką badavimas buvo įprastas paciento paruošimo operacijai būdas. To pagrindas buvo teorinė prielaida, kad susilaikymas nuo maisto sumažina skrandžio turinio aspiracijos riziką.
Ši hipotezė pirmą kartą buvo suabejota dar 1986 m. 2003 m. MS Brady ir kt. paskelbė 22 atsitiktinių imčių priešoperacinio badavimo tyrimų metaanalizę. Rezultatai parodė, kad bet kokių skysčių vartojimo nutraukimas likus 2 valandoms iki operacijos nepadidėjo aspiracijos komplikacijų dažnio planinės operacijos metu, palyginti su pacientais, kurie nevalgė nuo vidurnakčio iki operacijos. Skrandžio turinio ir jo pH lygio skirtumų taip pat nebuvo.
Iki šiol žinoma, kad priešoperacinis badavimas mažina glikogeno atsargas ir sukelia pooperacinį atsparumą insulinui. Ankstyvuoju pooperaciniu laikotarpiu, reaguojant į chirurginę agresiją, labai išsiskiria daug streso hormonų, tokių kaip adrenalinas, norepinefrinas, kortizolis, gliukagonas, katecholaminai, taip pat daug uždegimo mediatorių (citokinų). Dėl to insulino poveikis mažėja, atsiranda atsparumas insulinui.
Taikant įrodymais pagrįstos medicinos principus, buvo įrodyta, kad priešoperacinis badavimas mažina glikogeno atsargas ir sukelia pooperacinį atsparumą insulinui. Dėl to pateisinamas 150 ml dekstrozės (gliukozės) vartojimas likus 2 valandoms iki operacijos, o tai taip pat padeda sumažinti alkio, troškulio, diskomforto, nuovargio jausmą, taigi ir reakciją į stresą. Be to, angliavandenių terapija sumažino azoto nuostolius pooperaciniu laikotarpiu ir neleido išsivystyti atsparumui insulinui.
Premedikacijos atsisakymas
Viena iš „Fast - track“ chirurgijos programos įgyvendinimo sąlygų – premedikacijos atsisakymas, pakeitus intraoperacinės anestezijos schemą. Premedikacija yra veiksminga psichoemocinei būklei koreguoti, tačiau neatitinka „pagreitintos“ operacijos sąvokos, nes padidina paciento pabudimo laiką po chirurginės intervencijos.
Tradicinis skausmo malšinimo režimas, įskaitant premedikaciją, pagrįstą narkotiniais analgetikais, pooperaciniu laikotarpiu gali sukelti per didelę sedaciją, kuri laikoma reikšmingu veiksniu pooperacinei pažinimo disfunkcijai išsivystyti, o tai nenuspėjamai pailgina chirurginių pacientų reabilitacijos laikotarpį. Siekiant sumažinti bendrą narkotinių analgetikų dozę, šie vaistai neįtraukiami į premedikaciją.
Tromboembolinių komplikacijų prevencija
Bet kurios specialybės gydytojo, ypač chirurgijos, klinikinėje praktikoje itin svarbi giliųjų venų trombozės (GVT) ir PE savalaikė diagnostika, gydymas ir, žinoma, profilaktika.
Venų tromboembolinės komplikacijos (VTEC) yra bendras terminas, jungiantis stuburo ir giliųjų venų trombozę, taip pat plaučių emboliją (PE). Giliųjų venų trombozės ir plaučių embolijos dažnis šiuolaikinėmis sąlygomis, atsižvelgiant į taikomas prevencines priemones, įvairiais šaltiniais svyruoja nuo 0 iki 6,4%, o didelėse serijose šis dažnis neviršija 1%.
Pacientams, kuriems taikomas chirurginis profilis, PE šaltinis daugiau nei 90% atvejų yra apatinės tuščiosios venos sistemos trombozė. Vidutiniškai jų dažnis yra 1 iš 1000. Daugiau nei 30% plaučių embolijos ir giliųjų venų trombozės atvejų yra tiesiogiai susiję su bendromis chirurginėmis intervencijomis, ortopedinėse operacijose jų dažnis jau siekia apie 50%.
Yra žinoma, kad didelės chirurginės intervencijos, kaip ir bet kurios kitos traumos, apima sisteminio uždegiminio atsako mechanizmą, kuris susideda iš didelio kiekio biologiškai aktyvių medžiagų susidarymo ir išleidimo į kraują. Citokinų kaskada aktyvina leukocitus ir skatina jų sukibimą su kraujagyslių endoteliu. Stiprūs oksidatoriai, kuriuos išskiria aktyvuoti leukocitai, sukelia endotelio ląstelių mirtį, o vėliau subendotelinį sluoksnį.
Be to, trombų susidarymą palengvina audinių tromboplastino išsiskyrimas į kraują tiesiogiai audinių ekscizijos metu, kuris ženkliai suaktyvina krešėjimo sistemą, bei užsitęsusi pacientų imobilizacija pooperaciniu laikotarpiu, skatinanti kraujo stazę veninėje lovoje.
Tromboembolinių komplikacijų profilaktika pacientams, kuriems yra padidėjusi trombozės rizika, plačiai taikoma chirurginėje praktikoje, apimanti apatinių galūnių elastinį suspaudimą ir mažos molekulinės masės heparinų naudojimą. Daugybė tyrimų įrodė VTEC farmakologinės profilaktikos veiksmingumą naudojant nefrakcionuotą (UFH) ir mažos molekulinės masės hepariną (LMWH). Tyrime, kuriame dalyvavo 4195 pacientai, kuriems buvo operuota gaubtinė ir tiesioji žarna, buvo įrodyta, kad farmakologinė profilaktika sumažina VTEC dažnį nuo 1,8% iki 1,1%, taip pat bendrą mirtingumą nuo gaubtinės ir tiesiosios žarnos vėžio.
Antibiotikų profilaktika
Žinoma, vienas iš svarbiausių ankstyvos pacientų reabilitacijos kriterijų yra septinių komplikacijų nebuvimas pooperaciniu laikotarpiu. Remiantis Rusijos daugiacentrio tyrimo ERGINI duomenimis, chirurginės vietos infekcija (SSI) sudaro apie 15% visų hospitalinių infekcijų, atsirandančių skubios pagalbos ligoninėse Rusijos Federacijoje.
Didelę įtaką pacientų hospitalizavimo trukmei turi chirurginės vietos infekcijos, kurioms atsiradus paciento buvimas stacionare žymiai pailgėja iki 16,7 paros ir išauga hospitalizacijos kaina.
Chirurginės žaizdos užteršimas mikrobais yra neišvengiamas net ir idealiai laikantis aseptikos ir antisepsio taisyklių. Iki operacijos pabaigos 80-90% atvejų žaizdos pasėjamos įvairia mikroflora, dažniausiai Staphylococcus aureus, KNS, Enterococcus spp. ir Escherichia coli ..
Tyrimais, kurių metu buvo tirtas kiekybinis mikroorganizmų kiekis operacijos zonoje esančiuose audiniuose, buvo įrodyta, kad užterštumui viršijant 105 mikroorganizmus 1 g audinio, RI rizika žymiai padidėja. Be to, svarbios ir mikroorganizmų savybės: gebėjimas sukelti invaziją, gaminti toksinus (būdinga gramneigiamiems mikroorganizmams), prisitvirtinti ir išgyventi šeimininko audiniuose (būdinga gramteigiamiems mikroorganizmams).
Siekiant išvengti pūlingų komplikacijų pooperaciniu laikotarpiu, naudojami antibakteriniai vaistai. Daugelis tyrimų parodė, kad trumpas profilaktikos kursas, kuris prasideda prieš pat odos pjūvį, yra toks pat veiksmingas kaip ir ilgas (24 valandas ar ilgiau). Į paskirtų antibiotikų veikimo spektrą turi būti įtrauktos aerobinės ir anaerobinės bakterijos.
Įvairių odos gydymo būdų veiksmingumo tyrimai parodė, kad bendras pooperacinių žaizdų infekcijų dažnis buvo 40% mažesnis grupėje, kurioje buvo naudojamas koncentruotas chlorheksidino alkoholio tirpalas, nei grupėje, kurioje buvo naudojamas povidono jodas. Tačiau jei odai gydyti naudojama diatermija su alkoholio tirpalais, kyla traumų ir terminių nudegimų pavojus.
Intraoperacinis laikotarpis
Regioninė anestezija ir trumpo veikimo analgetikai
Subalansuota anestezija / analgezija yra pagrindinis pagreitinto paciento atsigavimo po operacijos programos elementas. Iki šiol jau tapo žinoma, kad ilgai veikiančių anestetikų vartojimo poreikis yra šiek tiek pervertintas ir jį lydi atsigavimo vėlavimas dėl nepakankamo skysčių vartojimo ir pavėluoto paciento aktyvavimo pooperaciniu laikotarpiu.
Klinikinėje praktikoje pradėjus vartoti greitai ir trumpai veikiančius lakiuosius (sevofluranas) ir intraveninius (propofolio) anestetikus, opioidus (remifentanilį) ir raumenis atpalaiduojančius preparatus, buvo galima išplėsti ambulatorinių operacijų indikacijas, sutrumpinti sveikimo laikotarpį, sumažinti gydymo poreikį. ilgalaikis stebėjimas. Pirmenybė teikiama trumpo veikimo vaistams – propofoliui, midazolamui ir remifentaniliui – dėl kurių anestezija tampa lengviau valdoma ir sutrumpėja atsigavimo laikas po anestezijos.
Naudojant regioninę epidurinę ir spinalinę (spinalinę) anesteziją, pagerėja plaučių funkcija, sumažėja širdies ir kraujagyslių sistemos įtampa, sumažėja žarnyno parezė ir gerėja analgezija.
Sąmoningas regioninės nejautros naudojimas leidžia ne tik efektyviai blokuoti skausmo impulsus, bet ir tam tikru mastu išlyginti operacijos sukeltus patofiziologinius pokyčius. Taip pat įrodyta, kad jis sumažina tromboembolinių, kvėpavimo komplikacijų, miokardo infarkto, inkstų nepakankamumo riziką ir dažnį, taip pat kraujo perpylimo poreikį ir infekcinių komplikacijų dažnį.
Įrodyta, kad pooperacinis žarnų nepraeinamumas yra glaudžiai susijęs su skausmu, simpatinės nervų sistemos suaktyvėjimu, kurį sukelia chirurginis poveikis, aferentinių skausmo signalų blokada ir eferentinių simpatinių refleksų lankais, intra- ir pooperacinė epidurinė anestezija sumažina chirurginio streso atsako poveikį. žarnyno funkciją, pagreitina peristaltikos atsinaujinimą, taip užtikrinant ankstyvą vidurių pūtimo ir išmatų pašalinimą.
Pilvo chirurgijos metu nociceptinių dirgiklių ir eferentinių simpatinių reakcijų blokada sumažina operacinės agresijos poveikį žarnynui, o tai padeda pagreitinti peristaltikos atsinaujinimą. Prieš operaciją įdėtas kateteris gali būti naudojamas ilgalaikiam epiduriniam nuskausminimui, nuolat leidžiant vaistus per specialią pompą.
Įrodyta, kad epidurinė anestezija sumažina opiatų vartojimo poreikį po operacijos, o tai savo ruožtu gali turėti įtakos pooperacinio pykinimo ir vėmimo dažniui. Epidurinė anestezija leidžia taikyti segmentinę nejautrą (pavyzdžiui, tik vidurinės krūtinės dalies segmentus) ir yra optimalus pooperacinės nuskausminimo būdas (su epiduriniu kateteriu). Tokia anestezija gali būti atliekama pooperaciniu laikotarpiu keletą dienų (vidutiniškai tris dienas).
VM Muehling ir kt. tyrime. pacientų grupėje, kuriai epidurinis nuskausminimas buvo taikytas kaip vienas iš „Fast - track“ protokolo plaučių rezekcijos komponentų, plaučių komplikacijų dažnis sumažėjo nuo 35 iki 6,6 proc. Be to, turint daug įrodymų, buvo nustatytas epidurinės analgezijos pranašumas, palyginti su opioidine analgezija pooperaciniu laikotarpiu su atviromis chirurginėmis intervencijomis, atsižvelgiant į skausmo korekciją, o užsitęsusi epidurinė analgezija geriau sumažino skausmą po 6, 24 ir 72 valandų nei pacientas. -kontroliuojama opioidinė analgezija, (vidutinis skirtumas (HR) 1,74, 95% PI (1,30-2,19), 0,99, 95% PI (0,65-1,33) ir 0,63, 95% PI (0,24-1,01), atitinkamai sumažina dažnį pooperacinio pykinimo ir vėmimo, taip pat pneumonijos (AR) 0,54; 95% PI (0,43-0,68), nepriklausomai nuo epidurinio kateterio įvedimo lygio).
Šiais laikais atgimsta susidomėjimas inhaliacine anestezija (IA), kuri ilgą laiką buvo labiausiai paplitusi pasaulyje. Sevofluranas buvo pirmasis Rusijos Federacijoje registruotas vaistas nuo AI. Sukaupta nemaža šio narkozės vartojimo mūsų šalyje patirtis, išleista nemažai darbų. Pripažinti šiuolaikinio dirbtinio intelekto pranašumai yra geras valdymas ir saugumas, greitas anestetikų poveikio atsiradimas ir veikimo nutraukimas bei dozavimo tikslumas, pagrįstas minimalia alveolių koncentracija (MAC). Anestezijos gylis keičiamas sukant anestezijos aparato garintuvo rankenėlę, o MAC tarnauja kaip atkuriama gylio nuoroda.
Perspektyvus metodas taip pat yra chirurginės žaizdos kateterizavimas pooperaciniam skausmui malšinti įvedant vietinių anestetikų tirpalą, kuris leidžia pacientus perkelti į specializuotus skyrius. Tačiau kateterio buvimas epidurinėje erdvėje arba pooperacinė žaizda riboja mobilumą ir lėtina paciento reabilitaciją, o tai neigiamai veikia greitojo operacijų palydėjimo laiką.
Minimali chirurginė prieiga ir minimaliai invazinė chirurgija
Žinoma, operacijos apimtis atlieka svarbų vaidmenį pacientų reabilitacijos procese pooperaciniu laikotarpiu. Tačiau internetinės prieigos pasirinkimas taip pat labai svarbus. Nustatyta, kad skausmas ir plaučių funkcijos sutrikimas yra retesni, kai vietoj ilgo vertikalaus laparotominio pjūvio naudojami skersiniai arba įstrižiniai pjūviai, tikriausiai dėl to, kad yra mažiau dermatomų.
Šiandien esame endoskopinės chirurgijos eros klestėjimo liudininkai. Minimaliai invazinė chirurgija išsiskiria mažesniu skausmo sindromo stiprumu, santykinai maža komplikacijų rizika ir trumpesniu buvimu ligoninėje. Iki šiol yra patikimų duomenų apie galimybę atlikti laparoskopines operacijas sergant ligomis, kurios dažniausiai yra peritonito priežastis: ūminis apendicitas, ūminis destrukcinis cholecistitas, kasos nekrozė, perforuotos skrandžio opos ir DNR.
Taip pat mažesnis pilvaplėvės pažeidimas laparoskopijos metu sumažina adhezinių pooperacinių komplikacijų skaičių, o minimali chirurginė trauma prisideda prie ankstyvo visų organizmo funkcijų, ypač plonosios žarnos motorikos, atkūrimo. Tuo tarpu laparotomija, savo ruožtu, yra gana traumuojanti intervencija, kuri savo ruožtu gali sustiprinti stresinius sutrikimus, baltymų ir elektrolitų praradimą, slopinti imuninės gynybos mechanizmus pooperaciniu laikotarpiu ir sukelti daugybę sunkių komplikacijų.
Tačiau naudojant laparoskopinį metodą, nepaisant minimalios priekinės pilvo sienos traumos, pacientai nuo pooperacinio skausmo nepalengvėja. Skausmo priežastis pooperaciniu laikotarpiu atliekant laparoskopines operacijas – pilvaplėvės dirginimas anglies rūgštimi, susidariusia hidratuojant karboksipilplapyje naudojamą anglies dioksidą.
Pacientams, kurie operuojami nesant dujų įpūtimo taikant izopneumatinį režimą su laparoliftingu, pooperacinio skausmo praktiškai nėra arba jis būna nestiprus. L. Lindgren ir kt. duomenimis, tik 8% pacientų, operuotų bedujų laparoskopijos režimu, skundėsi pooperaciniu peties skausmu – palyginti su 46% operuotų naudojant pneumoperitoneumą.
Tačiau skausmas, kurį sukelia laparoskopinė operacija, yra ne toks stiprus, kaip laparotomijos sukeltas skausmas. Atsitiktinių imčių tyrimai parodė laparoskopinės chirurgijos veiksmingumą, palyginti su atvira prieiga, kai naudojami pagreitintos reabilitacijos protokolai.
Pakankamas infuzijos tūris operacijos metu
Pagrindinis intraoperacinės skysčių terapijos tikslas – palaikyti normalų insulto apimtį ir hemodinamiką, kad būtų užtikrinta normali audinių ir organų perfuzija. Šio metodo pagrindas yra aktyvi skysčių terapija, taip pat ankstyvas simpatomimetikų ir spaudimą sukeliančių aminų naudojimas.
Nekontroliuojama infuzijos terapija intraoperacinėje stadijoje gali sukelti hiper- ir hipovolemiją. Taip pat žinoma, kad nekontroliuojamas spaudimą sukeliančių aminų naudojimas dėl vazokonstrikcijos gali sukelti anastomozių nesėkmę atliekant pilvo chirurgiją. Reikalingos infuzijos kiekis negali būti iš anksto nustatytas kaip fiksuotas tirpalo tūris, jis turi būti individualus kiekvienam pacientui.
Hipervolemija, kurią sukelia absoliutus ar santykinis voleminio krūvio perteklius, prisideda prie kapiliarų pralaidumo padidėjimo ir audinių edemos išsivystymo, o tai gali būti pagrindas užburtam kapiliarų nutekėjimo ratui. Įrodyta, kad hipervolemija gali sukelti jatrogeninę edemą.
Hipovolemijos sąlygomis taip pat padidėja įvairių komplikacijų rizika pooperaciniu laikotarpiu. Žarnyno gleivinė nuolat atsinaujina, pasižymi dideliu metaboliniu aktyvumu, todėl yra labai pažeidžiama išemijos. Be to, pati chirurginė trauma sukelia patofiziologinių reakcijų kaskadą, kurios savo ruožtu padidina kapiliarų pralaidumą ir sukelia skystų kraujo dalelių išsiskyrimą už kraujagyslių dugno. Disbalansas kristaloidinių tirpalų naudai ir jų naudojimas 5 ml / kg tūryje padvigubina edemą.
Šiuo atžvilgiu populiarėja tikslinės terapijos (CNT) koncepcija, kuri leidžia individualizuoti tirpalų ir vazoaktyvių vaistų skyrimą remiantis įvairių hemodinamikos kintamųjų vertinimo algoritmais. Buvo nustatyta, kad CNT leidžia optimizuoti intravaskulinio sektoriaus būklę, taip išlaikant audinių perfuziją ir deguonies tiekimą tinkamu lygiu, o tai prisideda prie geresnių rezultatų po didelių chirurginių intervencijų.
Intraoperacinė normotermija
Intraoperacinės normotermijos laikymasis, kaip vienas iš „Fast - track“ programos elementų, skirtas padėti išvengti daugelio komplikacijų ankstyvuoju pooperaciniu laikotarpiu. Temperatūros sumažėjimas 1–2 ° C operacijos metu gali sukelti periferinių kraujagyslių susiaurėjimą ir deguonies patekimo į audinius sumažėjimą.
Intraoperacinės hipotermijos vystymasis sukelia daugybę patologinių reakcijų, dėl kurių pablogėja hemostazė, padidėja intraoperacinis ir pooperacinis kraujo netekimas, padidėja pooperacinis drebulys su padidėjusiu deguonies suvartojimu ir padidėja miokardo išemijos rizika.
Temperatūros sumažėjimas ypač neigiamai veikia kraujo krešėjimo sistemą (padidėja kraujo klampumas, pailgėja krešėjimo laikas, trombocitopenija), imuninei sistemai (imunosupresija, susijusi su fagocitozės sutrikimu, komplemento sistemos aktyvacija, citokinų ir antikūnų gamyba ), širdies ir kraujagyslių sistema (sumažėja širdies tūris, plečiasi kraujagyslės, padidėja katecholaminų išsiskyrimas). Įrodyta, kad normotermijos užtikrinimas ir drebėjimo prevencija sumažina širdies ir kraujagyslių bei infekcinių komplikacijų skaičių, padidina hemodiliucijos toleranciją ir greitesnį atsigavimą po bendrosios anestezijos. Temperatūros palaikymą teigiamai veikia ir pacientų šildymas prieš operaciją.
Pooperacinis laikotarpis
Veiksmingas skausmo malšinimas
Pagrindinis pagreitinto atsigavimo koncepcijos elementas yra tinkamas pooperacinio skausmo malšinimas. Būtent skausmas yra pagrindinis dirginantis chirurginio gydymo elementas. Optimalus nuskausminimo režimas po didelių operacijų turėtų užtikrinti pakankamą skausmo malšinimo lygį, skatinti ankstyvą mobilizaciją, aktyvesnį žarnyno veiklos ir mitybos atstatymą, nesukelti komplikacijų.
Būtent skausmas veikia kaip pagrindinis subjektyvus veiksnys, lėtinantis pagreitintos pacientų reabilitacijos procesą. Patys pooperaciniai skausmo pojūčiai yra tik matoma ledkalnio dalis, kuri yra pagrindinė patologinio pooperacinio simptomų komplekso išsivystymo priežastis.
Pooperacinis skausmas sukelia ne tik psichoemocinį paciento diskomfortą, bet ir skatina simpatoadrenalinės sistemos veiklą, kuri tam tikromis sąlygomis neigiamai veikia gyvybines organų funkcijas, suaktyvina lėtinio pooperacinio skausmo sindromo formavimosi mechanizmus. Nustatyta, kad pooperacinio laikotarpio eigą ir ilgalaikius chirurginio gydymo rezultatus lemia anestezijos kokybė.
Gana dažnai, siekiant sumažinti skausmą ankstyvuoju pooperaciniu laikotarpiu, naudojami narkotiniai analgetikai. Tačiau jų veiksminga analgezinė dozė dažnai yra artima dozei, kuriai esant kvėpavimo slopinimas, sedacija, virškinimo trakto parezė, šlapimo ir tulžies takų funkcijos sutrikimas. Opioidai taip pat turi ryškų emetogeninį poveikį, todėl pooperaciniu laikotarpiu padažnėja pykinimo ir vėmimo epizodai, o vėmimą sukeliančio poveikio sunkumas yra tiesiogiai proporcingas vartojamai dozei. Tai neigiamai veikia pacientų būklę pooperaciniu laikotarpiu, apsunkina jų aktyvavimą, prisideda prie kvėpavimo takų ir tromboembolinių komplikacijų išsivystymo.
Nesteroidiniai vaistai nuo uždegimo (NVNU) yra vienas iš perspektyviausių ir veiksmingiausių patogenezinių medžiagų, blokuojančių periferinius skausmo receptorius (nociceptorius). Šiandien klasikinė analgezijos schema pooperaciniu laikotarpiu pagal „Fast-track“ programą apima opioidų, NVNU ir paracetamolio derinį. NVNU skyrimas multimodaliniam skausmo malšinimo režimui yra pagrįstas ir veiksmingas, ypač siekiant užkirsti kelią opioidų šalutiniam poveikiui.
NVNU veikimo mechanizmas yra susijęs su ciklooksigenazės (COX) 1 ir 2 slopinimu, prostaglandinų sintezės slopinimu, dėl kurio pastebimas ryškus analgetikas, karščiavimą mažinantis ir priešuždegiminis poveikis. Kartu su centriniu NVNU analgeziniu poveikiu pastebimas ir jų periferinis poveikis, susijęs su antieksudaciniu poveikiu, dėl kurio sumažėja skausmo mediatorių kaupimasis ir sumažėja mechaninis spaudimas skausmo receptoriams audiniuose.
Šios grupės lėšų panaudojimas leidžia sumažinti pooperacinio pykinimo ir vėmimo dažnumą, sumažinti sedacijos laipsnį, užtikrinti ankstyvą mobilizaciją ir enterinę mitybą.
Pykinimo ir vėmimo prevencija
Pooperacinio pykinimo ir vėmimo problema pasireiškia 25-35% visų chirurginių pacientų ir yra pagrindinė pacientų nepasitenkinimo gydymu priežastis, be to, dėl šios komplikacijos dažnai vėluojama išrašyti iš ligoninės.
Iki šiol pykinimo ir vėmimo prevenciją sudaro GCS, vėmimą mažinančių vaistų, serotonino agonistų skyrimas ir narkotinių analgetikų atsisakymas pooperaciniu laikotarpiu. Įvedus 4–8 mg deksametazono dozę į premedikacijos režimą ir 4–8 mg ondansetrono dozę paskutinėje anestezijos stadijoje, gali sumažėti šios nemalonios ir nesaugios komplikacijos dažnis.
Nustatyta, kad epidurinė anestezija ir skersinė pilvo blokada sumažina pooperacinio opiatų vartojimo poreikį, o tai savo ruožtu gali turėti įtakos PONV dažniui. Veiksminga pykinimo ir vėmimo prevencija ne tik gerina savijautą, bet ir prisideda prie ankstyvos enterinės mitybos pradžios ir žarnyno peristaltikos atkūrimo.
Ankstyva enterinė mityba
Tradiciškai pacientų įvedimas pooperaciniu laikotarpiu numato enterinės mitybos nebuvimą, infuziją į veną 4-5 dienas. Daugybė tyrimų parodė, kad tik pakaitinė parenterinė mityba sukelia septinių komplikacijų padidėjimą.
Sunkiai sergantiems pacientams pooperaciniu laikotarpiu dažnai susidaro sąlygos, dėl kurių centralizuojama kraujotaka. Dėl to sutrinka tinkama virškinimo trakto perfuzija ir aprūpinimas deguonimi. Dėl to pažeidžiamos žarnyno epitelio ląstelės ir pažeidžiama barjerinė funkcija. Degeneraciniai žarnyno sienelių pokyčiai atsiranda po kelių dienų poilsio ir progresuoja, nepaisant tinkamo parenterinio maitinimo.
Sutrikimai sustiprėja, jei virškinimo trakto spindyje ilgą laiką nėra maistinių medžiagų, nes gleivinės ląstelės maitinasi daugiausia tiesiogiai iš čiulpų. Įrodyta, kad visiškas funkcinis žarnyno poilsis sukelia jo gleivinės atrofiją.
Žarnyno gleivinė taip pat tarnauja kaip apsauginis barjeras, kuris izoliuoja savo ertmėje patogeninius mikroorganizmus nuo cirkuliuojančio kraujo. Jei šis barjeras sunaikinamas, patogeniniai mikroorganizmai gali prasiskverbti į gleivinę ir patekti į kraujagysles. Šis procesas vadinamas translokacija. Pastaroji, bene svarbiausia latentinio sepsio priežastis sunkiai sergantiems pacientams, laikoma pirmuoju žingsniu link dauginio organų nepakankamumo sindromo.
Savo ruožtu subalansuotas ir teisingai parinktas EP padeda sumažinti organizmo stresinės reakcijos ir hiperkatabolizmo sunkumą, greičiau atstatyti pagrindines žarnyno funkcijas. Ankstyvas maistinių medžiagų patekimas į žarnyną padeda išlaikyti funkcinį ir struktūrinį žarnyno epitelio vientisumą, limfoidinio audinio IgA sintezę ir sumažinti bakterijų perkėlimą; sumažėja infekcinių komplikacijų skaičius.
Taip pat yra duomenų, kad dėl tiesioginio maistinių medžiagų patekimo į žarnyno spindį suaktyvėja medžiagų apykaitos procesai ir pagerėja kraujotaka, dėl to greičiau atkuriama žarnyno sienelės funkcinė būklė, normalizuojasi baltymų apykaita ir padidėja imunitetas. .
Ankstyva enterinė mityba gali sutrumpinti žarnyno funkcijų atsigavimo laiką, apriboti intraveninės infuzijos tūrį, dėl to sumažėja ir pooperacinių komplikacijų rizika.
Ankstyva mobilizacija
Paskutinis, bet ne mažiau svarbus dalykas – ankstyva mobilizacija yra pagreitinto atkūrimo programos dalis. Ilgesnis buvimas lovoje, be subjektyvių gydymo proceso suvokimo problemų ir savijautos pablogėjimo, padažnina tromboembolinių komplikacijų, kvėpavimo sutrikimų, mažina raumenų jėgą ir didina hemodinamikos sutrikimų riziką.
Įrodyta, kad ankstyva raumenų mobilizacija ir treniruotės pagerina kvėpavimo funkciją ir audinių aprūpinimą deguonimi, sumažina raumenų silpnumą, sumažina giliųjų venų trombozės ir plaučių embolijos riziką.
Paciento aktyvinimas pagal „Fast - track“ protokolą prasideda iškart po to, kai atnaujinamas orientavimasis savo asmenybėje, erdvėje ir laike, atkuriama galimybė atlikti aktyvius kūno ir galūnių judesius, jei skausmo sindromas yra tokio lygio. 0–3 balai pagal vizualinę analoginę skalę ir nėra kvėpavimo sutrikimo bei kraujotakos požymių.
Išvada
Daug žadantys pirminiai rezultatai, gauti taikant pagreitinto sveikimo programą Fast-tcrack, kelia klausimą, kad reikia keisti nusistovėjusią tradicinę pacientų, sergančių chirurgine patologija, valdymo sistemą, siekiant pagerinti pooperacinius rezultatus. „Fast - track“ chirurgijos programa reikalauja tolesnio kiekvieno turimo elemento tyrimo, taip pat naujų elementų kūrimo ir įdiegimo praktikoje.
Basnajevas U. I., Michailičenka V. Yu., Karakursakovas I. E.
Ne paslaptis, kad „MikroTik“ gamina „Software-Baser“ maršrutizatorius, o centrinis procesorius perima didžiąją dalį srauto apdorojimo. Šio požiūrio pranašumas yra tas, kad galite programuoti beveik bet kokias funkcijas ir palaikyti gana vienodą visų įrenginių sistemą. Tačiau pagal greitį jie visada atsiliks nuo maršrutizatorių su specializuotais lustais.
Programinis paketų apdorojimas turi keletą trūkumų:
- Trūksta laidų greičio – procesorius (ypač vieno branduolio) negali veikti greičiau nei specializuoti lustai.
- Spynos. Esant tikrai dideliam srautui (pavyzdžiui, DoS / DDoS), gali nepavykti prisijungti prie maršrutizatoriaus net per konsolės sąsają, nes visą procesoriaus laiką užims srauto apdorojimas.
- Mastelio keitimo sudėtingumas. Negalite pridėti modulio, kuris padidina aparatinės įrangos paketų apdorojimo greitį.
Siekdami pagerinti situaciją, kūrėjai imasi įvairių techninės ir programinės įrangos sprendimų:
- Nebrangių modelių perjungimo lustas leidžia apdoroti Layer2 srautą apeinant procesorių.
- SoC su gera tinklo mikroschema (CCR linija).
- Aparatinės įrangos šifravimo naudojimas
- Bus aptariamos įvairios technologijos, mažinančios paketų programinės įrangos apdorojimo skaičių (FastPath ir FastTrack).
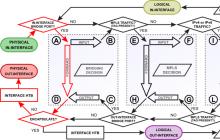
SlowPath vs FastPath
„SlowPath“ yra pagrindinis srauto kelias per vidines „MikroTik“ posistemes, jis gali būti gana įvairus ir kuo ilgesnis kelias, tuo didesnė procesoriaus apkrova ir greitis mažėja.
FastPath – algoritmai, leidžiantys perduoti srautą neperžengiant pakankamai didelių apdorojimo blokų.
Paslaugų teikimo sąlygos ir palaikymas įrenginiuose
Dauguma šiuolaikinių MikroTik maršrutizatorių ir plokščių palaiko FastPath, tačiau wiki turi išsamų sąrašą:
| Modelis | Ethernet sąsajų palaikymas |
|---|---|
| RB6xx serija | eteris 1,2 |
| Dauguma RB7xx serijos | visi Ethernet prievadai |
| RB800 | eteris 1,2 |
| RB9xx serija | visi Ethernet prievadai |
| 1000 rublių | visi Ethernet prievadai |
| RB1100 serija | eteris1-11 |
| RB2011 serija | visi Ethernet prievadai |
| RB3011 serija | visi Ethernet prievadai |
| CRS serijos maršrutizatoriai | visi Ethernet prievadai |
| CCR serijos maršrutizatoriai | visi Ethernet prievadai |
| Kiti įrenginiai | Nepalaikomas |
Ir atskiras ne Ethernet sąsajų sąrašas:
Kad „FastPath“ veiktų tinkamai, reikalingas gaunamas ir išeinančios sąsajos palaikymas. Sąsajose turėtų būti įjungtos tik aparatinės įrangos eilės.
Paskutinis, bet ne mažiau svarbus dalykas – FastPath tikrai nemėgsta fragmentuoto srauto. Jei paketas suskaidytas, jis tikrai užstrigs ant procesoriaus.
„FastPath“ ir „Bridge“.
Tiltas yra programinės įrangos sąsaja, naudojama sukurti Layer2 ryšį tarp kelių aparatinės įrangos (arba programinės įrangos) sąsajų. Jei maršrutizatoriaus tilte sujungsite 4 eterneto sąsajas (ir įjungsite hw = taip) ir vieną belaidį ryšį, srautas tarp eterneto sąsajų vyks aplenkdamas programinės įrangos sąsają, o srautas tarp eterneto ir belaidžio tinklo naudos programinės įrangos tiltą. Maršrutizatoriuose su keliais lustais (pavyzdžiui, RB2011) srautas tarp sąsajų iš skirtingų lustų naudos programinės įrangos tilto galimybes (kartais, norint sumažinti apkrovą, sąsajos tiesiog sujungiamos pataisos laidu ir apskritai tai veikia).
FatsPath – nurodo tik srautą, einantį per procesorių (programinės įrangos tiltą), paprastai tai yra srautas tarp sąsajų iš skirtingų lustų arba parinktis hw = yes yra išjungta.
Paketų sraute eismas, einantis per tiltą, atrodo taip:

Ir išsamiau:

Jis yra įtrauktas į tilto nustatymus (nustatymas vienodas visoms tilto sąsajoms) -> ->, ten taip pat galite pamatyti skaitiklius.

Kad „FastPath“ veiktų „Bridge“, turi būti įvykdytos šios sąlygos:
- Tilto sąsajose nėra vlan konfigūracijos (manau, kad tai nėra aktualu CRS serijai, kur vlan sukonfigūruotas aparatūros lygiu, bet galiu klysti)
- Nėra taisyklių / sąsajos tilto filtre ir / sąsajos tilto nat, tai yra tie patys blokai iš antrosios schemos, per kurią praeina kadras.
- IP ugniasienė neįjungta (use-ip-firwall = ne). Gera funkcija fiksuoti srautą ir derinti tinklą, tačiau retai įsijungia nuolat.
- Nenaudokite tinklelio ir metarouterio
- Sąsajoje neveikia: sniffer, torch ir eismo generatorius.
FastPath ir tunelis
Dviem žodžiais tariant: tunelio sąsaja yra kai kurių paketų inkapsuliavimas į kitų paketų naudingąją apkrovą. Jei einate palei PacketFlow, tada raudonos linijos žymi pradinį paketą, mėlynos - originalų paketą, įdėtą į tunelio protokolo paketą (pavyzdžiui, ipip arba gre; eoip gauna (ir ateina iš) tilto sprendime; naudojant tunel ipsec jį vis dar įdomesnis, bet nesusijęs su greituoju keliu).

FastPath tunelio srautas nebus matomas: ugniasienėje, eilėse, viešosios interneto prieigos taške, vrf, ip apskaitoje. Tačiau kai kurie paketai ir toliau bus perduodami per SlowPath, į tai reikia atsižvelgti konfigūruojant ugniasienę.
Kad „FastPath“ veiktų tunelio sąsajose, turi būti įvykdytos šios sąlygos:
- Nenaudokite ipsec šifravimo
- Venkite paketų suskaidymo (teisingai sukonfigūruokite mtu)
- Tunelio sąsajoje įgalinti allow-fast-path = taip
FastPath ir Layer3
Layer3 yra paketų perkėlimas tarp potinklių, maršrutizatorius sukuria maršruto lenteles ir, remdamasis jomis, persiunčia paketą į kitą šuolį.
Naudojant paketinį srautą, tinklo lygmens tranzito srautas atrodo taip:

eiti gilyn

ir dar giliau

Kad FastPath veiktų Layer3, turi būti įvykdytos šios sąlygos:
- Nepridėkite taisyklių prie ugniasienės (visai ne, net nat).
- Nepridėkite įrašų į adresų sąrašus.
- Nekonfigūruokite paprastų eilių ir eilių medžio pirminiam = globaliam arba sąsajoms, kuriose planuojate gauti veikiantį greitąjį kelią.
- Išjungti ryšio sekiklį. Automatinė parinktis buvo įdiegta būtent tam, kad „FastPath“ veiktų, kai ugniasienėje nėra taisyklių.
- Nenaudokite / ip apskaitos.
- Nenaudokite / ip route vrf.
- Nekonfigūruoti / ip viešosios interneto prieigos taško.
- Nepridėkite ipsec politikos.
- Turi būti įjungta maršruto talpykla.
- Veikiantis sniferis, žibintuvėlis ir eismo generatorius trikdo „FastPath“.
Jis įtrauktas į ip nustatymus: ->, ten taip pat galite pamatyti sėkmingai apdorotų paketų skaitiklius.

Ekrano kopija iš namų maršrutizatoriaus. Turiu gana įkrautą užkardą, keletą nuolat veikiančių L2TP / IPSec jungčių ir eilių. Galbūt net nesvajojate apie „FastPath“.
FastTrack
IP paketų žymėjimo technologija, skirta greitam perėjimui per paketų srautą.
Kad „FastTrack“ veiktų, turi būti įvykdytos šios sąlygos:
- Maršruto talpykla ir FastPath turi būti įjungti ir aktyvūs.
- Teisinga eismo ženklinimo konfigūracija.
- Veikia tik UDP ir TCP srautui.
- Nenaudokite tinklelio ir metarouterio.
- Aktyviai nenaudokite: / tool mac-scan ir / tool ip-scan.
- Veikiantis uostiklis, žibintuvėlis ir eismo generatorius trikdo „FastTrack“.
Eismas, pažymėtas kaip greitas, nebus apdorojamas:
- Ugniasienės filtras (nors tai ginčytina, pavyzdyje parodysiu kodėl);
- Ugniasienės gedimas;
- IPSec;
- Eilės su pirminiu = global;
- Hotspot;
Jei kas nors trukdo greitam paketui, jis bus perduotas kaip ir visi likę paketai lėtuoju keliu.
Įjungta pridedant taisyklę (žr. toliau) prie ugniasienės. FastTrack žymi tik paketus iš užmegzto ryšio (galite pažymėti ir naujus, bet tada bus problemų su NAT). Filtravimo lentelė naudojama nuo pažymint greitąjį maršrutą, vėl bus problemų su NAT.
Sintetinis testas

| FastPath | Ryšio sekiklis | NAT | FastTrack | Greitis | CPU |
|---|---|---|---|---|---|
| - | - | - | - | ~ 932Mb/sek | 100 % (tinklas, eternetas) |
| + | - | - | - | ~ 923 Mb / sek | 65–75 % (tinklas, eternetas, neklasifikuojamas) |
| + | + | - | - | ~ 680 Mb/sek | |
| + | + | + | - | ~ 393Mb/sek | 100% (tinklas, ugniasienė, eternetas) |
| + | + | + | + | ~ 911 Mb / sek | 60–80 % (tinklas, eternetas, neklasifikuotas) |
Ir (paskutiniam bandymui) kas buvo sukonfigūruota ir kaip tai veikė:
Filtravimo taisyklės ir toliau apdorojo srautą (jei išjungsite leidimą nustatytam srautui, susijęs srautas nukrito), pakrašant + buvo sugauti paketai, kurie nepateko į FastTrack.



„Connection Tracker“ programoje „FastTrack“ ryšius galite stebėti naudodami to paties pavadinimo vėliavėlę.

Skiltyje Skaitikliai -> galite pamatyti, kad FastTrack yra aktyvus ir veikia, bet FastPath ne.

/ ip ugniasienės filtras pridėti veiksmą = greito ryšio grandinė = persiųsti ryšio būseną = nustatyta, susijusi pridėti veiksmą = priimti grandinę = perduoti ryšio būseną = nustatyta, susijusi pridėti veiksmą = priimti grandinę = perduoti ryšio būseną = naujas pridėti veiksmas = nutraukti grandinė = persiųsti / ip ugniasienės susimaišymas pridėti veiksmas = žymėti paketą grandinė = po maršruto ryšio būsena = nustatyta, susijęs naujas paketo ženklas = q1 perėjimas = nėra src adreso = 20.20.20.0 / 24 / ip ugniasienė nat pridėti veiksmą = maskaradas grandinė = srcnat out-interface = eteris1
Vietoj išvados
Ar turėčiau jį naudoti ar ne?
- FastPath for Bridge – tikrai taip. Bent jau sumažina procesoriaus apkrovą.
- FastPath for Tunels – Nr. Jis veikia silpnai, išsijungia, jei yra šifravimas.
- FastPath for Layer3 – galima teigti, kad dauguma maršrutizatoriaus galimybių yra prarasta. Dideliame, uždarame nuo laukinio interneto, tinklas gali turėti (mažą) atpirkimą.
- FastPath, skirtas MPLS / VLAN / Bonding / VRRP – įjungiama automatiškai, jei įmanoma. Atskiros valdymo galimybės nėra.
- „FastTrack“ – namų ir SOHO konfigūracijoms nepadės jokios eilės ir paranojiškos ugniasienės. Sintetiniai testai su vienu klientu atrodo gerai; praktiškai reikia labai atidžiai stebėti srautą, kuris nutekėjo per FastTrack, ir ieškoti priežasties.